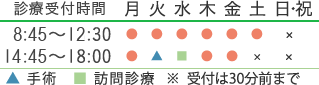
飛蚊症
 飛蚊症(ひぶんしょう)とは視界に小さな黒いゴミや半透明の糸くずのようなものが浮遊して見える症状のことをいいます。
飛蚊症(ひぶんしょう)とは視界に小さな黒いゴミや半透明の糸くずのようなものが浮遊して見える症状のことをいいます。
眼球内の大部分は硝子体(しょうしたい)という透明なゼリー状の組織で満たされています。この硝子体が何らかの原因で濁り、その濁りの影がゴミや糸くずのような形の浮遊物として視界に現れることで症状が自覚されます。硝子体の成分はほとんどが水分なので、眼球を動かすたびに浮遊物も視線と同じ方向へと揺れ動くのが特徴です。
飛蚊症の原因には、加齢に伴う硝子体の変性や萎縮から発生する生理的なものと、何らかの眼疾患によって発生する病的なものの2種類があります。多くの飛蚊症の原因は、様子をみていて良い生理的なものです。しかし、ぶどう膜炎、網膜裂孔、網膜剥離や硝子体出血といった眼疾患の前兆としてみられることがあり、早急に眼科を受診する必要があります。
飛蚊症を自覚したら自分で判断せず、一度は眼科を受診して原因を特定することをおすすめします。
ぶどう膜炎
”ぶどう膜”とは眼球の内側にある虹彩(茶目の部分)、毛様体、脈絡膜の3つの部分の総称で、ここに炎症を起こす病気を“ぶどう膜炎”といいます。 症状としては、充血やかすみ、飛蚊症などがあり、サルコイドーシスや原田病、ベーチェット病の他、糖尿病などの全身疾患が原因で起こることがあります。眼局所の治療はステロイドの点眼や眼への注射などを行いますが、内科的な治療も並行して行うこともあります。
サルコイドーシス
原田病
ベーチェット病
糖尿病網膜症
糖尿病は高血糖が原因で血管が障害を受け、全身の様々な臓器に障害が出る病気で、疑い例も含めると日本では2000万人以上の方がかかっているとされています。糖尿病網膜症は糖尿病神経症、糖尿病腎症と合わせて糖尿病の三大合併症といわれ、糖尿病患者の3人に1人の割合で眼底出血などの糖尿病網膜症がみられるとされています。しかし、糖尿病患者の眼科受診率は37%と低いのが現状です。
糖尿病網膜症は初期には自覚症状がなく、適切な糖尿病治療が行われないと眼底出血の悪化などを招きますが、眼底出血が増えていっても視力が下がらない方(下図の方)もおり、内科医と眼科医が連携を取り、診察を行う必要があります。血液中のヘモグロビンA1c(HbA1c)の値は過去1〜2か月の血糖値の平均値を反映する指標であり、6.5%以上となると糖尿病の可能性が高くなります。当院では眼底の状態やHbA1c値の推移をみながら、受診間隔を決めて診療をおこなっています。
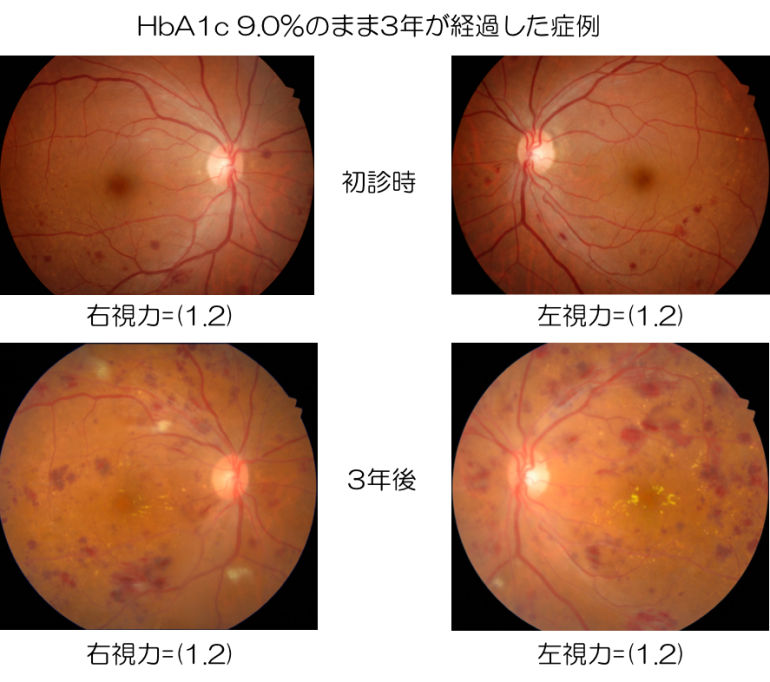
糖尿病網膜症の進行について
| 時期 | キーワード | 症状 |
|---|---|---|
| 初期 単純網膜症 |
毛細血管が壊れる時期 | 糖分過多の固まりやすい血液によるダメージが網膜上の毛細血管を壊し始めて、ところどころで点状や斑状に出血したり、漏れ出た血液の成分が白い染みを作ったり、血管の壁に瘤(こぶ)ができるといった症状が現れます。ただし、自覚症状はほとんどありません。 |
| 中期 前増殖網膜症 |
毛細血管がつまってしまう時期 | 網膜上の毛細血管へのダメージが蓄積し、一部が詰まって閉塞を起こします。それにより血流の悪化範囲が広まって、網膜が血液から受け取るはずだった酸素が不足して、虚血の状態に陥る場所が現れます。この段階でもまだ自覚症状がない場合も少なくありません。 |
| 進行期 増殖網膜症 |
新生血管が生じた時期 | 網膜の酸素不足を補うために新生血管と呼ばれる急ごしらえの未熟な血管が作り出されて、硝子体へと伸びていきます。脆(もろ)さが特徴の新生血管が硝子体内で破れて出血すると(硝子体出血)、飛蚊症や急激な視力低下などの症状を自覚する場合があります。また、増殖膜が網膜を引っ張って、失明に至ることもある網膜剥離を引き起こす場合もあります。さらに、酸素不足が眼球前方の虹彩(こうさい)にまでおよぶと、通常の緑内障よりも治療が難しく失明に至る可能性も高い血管新生緑内障を引き起こす場合もあります。 |
糖尿病黄斑浮腫
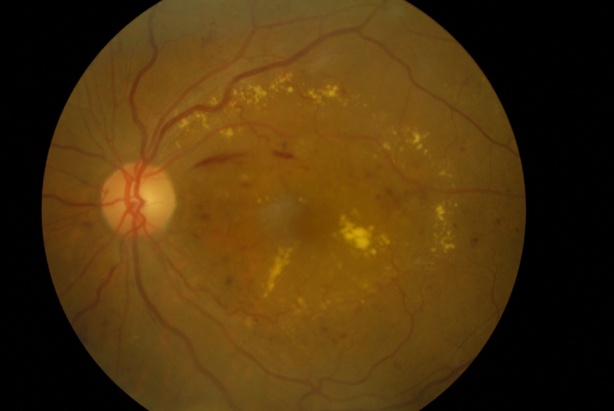 糖尿病黄斑浮腫は、糖尿病網膜症の病期に関係なく合併することがあります。糖尿病黄斑浮腫では、網膜の毛細血管に「こぶ」ができ、その「こぶ」や網膜の血管から血液中の成分が漏れ出し、網膜にむくみが生じます。その網膜の中心にある「黄斑」にむくみが生じることで、ものがかすんで見えたり、ゆがんでみえたりします。
糖尿病黄斑浮腫は、糖尿病網膜症の病期に関係なく合併することがあります。糖尿病黄斑浮腫では、網膜の毛細血管に「こぶ」ができ、その「こぶ」や網膜の血管から血液中の成分が漏れ出し、網膜にむくみが生じます。その網膜の中心にある「黄斑」にむくみが生じることで、ものがかすんで見えたり、ゆがんでみえたりします。
網膜静脈閉塞症
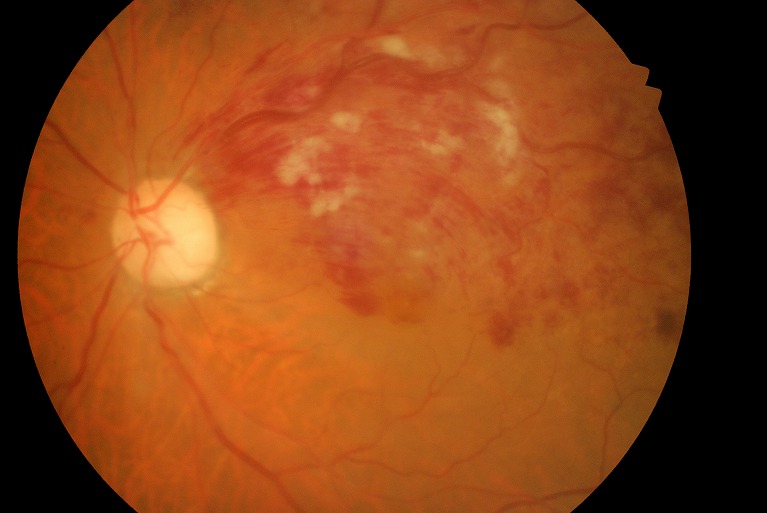 網膜静脈閉塞症は、加齢や高血圧などによって網膜上の静脈が詰まる(閉塞する)ことで起きる病気です。詰まった静脈の位置によって、網膜中心静脈閉塞症と網膜静脈分枝閉塞症に分類されます。
網膜静脈閉塞症は、加齢や高血圧などによって網膜上の静脈が詰まる(閉塞する)ことで起きる病気です。詰まった静脈の位置によって、網膜中心静脈閉塞症と網膜静脈分枝閉塞症に分類されます。
網膜上の動脈が硬くなって(動脈硬化)静脈を圧迫することで、血液が凝固して血栓が作られます。この血栓によってそこから先の血流が堰き止められ、やがて行き場を失った血液やその成分が血管からあふれ出して眼底から出血したり、黄斑浮腫などを引き起こします。これにより視力低下や視野欠損、ものがゆがんで見えるといった症状が現れます。
さらにそのまま放置すると、網膜の酸素不足から新生血管が作り出され、硝子体出血や網膜剥離といった重篤な眼疾患を引き起こす場合もあります。
中心性漿液性脈絡網膜症
中心性漿液(しょうえき)性脈絡網膜症とは、網膜の中心部にある黄斑に網膜剥離が発生する病気です。この病気は、特に30~50代の働き盛りの多く見られます。片方の目に発症することが多く、まれに両方の目で発症することもあります。ほとんどの場合、自然に治ります。
詳しい原因は解明されていませんが、ストレスに関連していると言われております。また、妊娠期や副腎皮質ステロイド薬の副作用で発症することもあります。網膜に栄養を届ける脈絡膜の中の水分(漿液)が何らかの原因により漏れ出し、その水分が黄斑部で溜まって水ぶくれのように腫れてしまい、網膜剥離が起こります。
中心性漿液性脈絡網膜症の症状は、視力の低下や、ものが歪んで見える(変視症)、視野の中心が暗く見える(中心暗点)、ものが小さく見える(小視症)などがあります。網膜剥離が治ると、症状が軽快します。先述したように、自然に治ることもあるため、経過観察をとることが多いですが、再発を繰り返したり、長期間症状が改善されない場合はレーザー治療を行うこともあります。
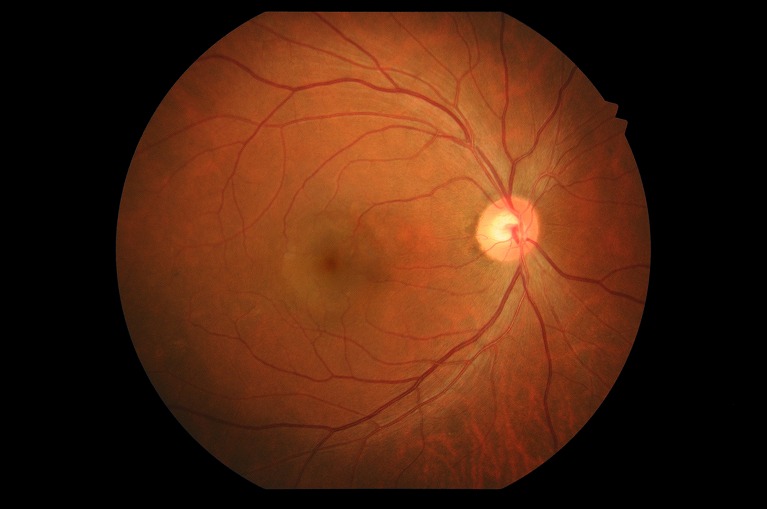
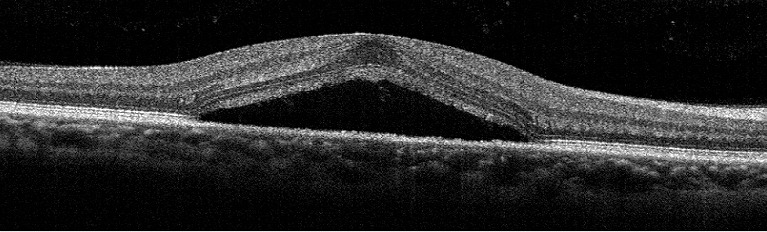
黄斑部が膨らんだ状態(OCT画像)
網膜裂孔
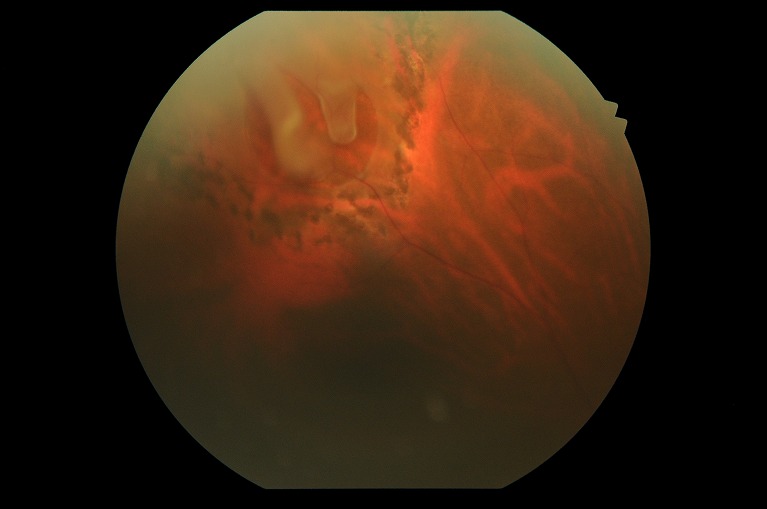 網膜裂孔は、眼底の網膜に生じた裂け目のことで、放置すると網膜剥離を引き起こすことがあります。網膜裂孔は眼の中にあるタマゴの白身のようなゼリー状の硝子体が網膜と強く癒着することで、網膜が硝子体に引っ張られて裂けることで孔が開きます。通常は馬の蹄のような形をしており馬蹄形裂孔と呼ばれます。
網膜裂孔は、眼底の網膜に生じた裂け目のことで、放置すると網膜剥離を引き起こすことがあります。網膜裂孔は眼の中にあるタマゴの白身のようなゼリー状の硝子体が網膜と強く癒着することで、網膜が硝子体に引っ張られて裂けることで孔が開きます。通常は馬の蹄のような形をしており馬蹄形裂孔と呼ばれます。
治療は裂孔の周囲をレーザーで焼き固める網膜光凝固術を行い、網膜剥離への進行を予防します。
網膜色素変性
網膜色素変性は約5000 人に1 人の頻度で発症し、症状としては夜間にものが見にくくなる夜盲から始まることが多く、視野が徐々に周辺部から狭くなる視野狭窄がみられます。進行度には個人差があり高齢になっても比較的軽微な視野狭窄や視力障害に留まっている症例もあります。 夜盲や視野狭窄といった臨床症状に加え、典型的な眼底の所見(網膜血管の狭細化*1、網膜色調異常*2、骨小体様色素沈着*3)がみられれば、本疾患を疑うことはできますが、確定診断には視力、視野、眼底検査のほか、網膜電図(ERG)が必須です。ERG は散瞳薬で瞳を広げた後に暗室にて数十分お待ち頂き、従来は黒目にコンタクトレンズを乗せてから目の中に光を入れて網膜が光を受けたときに発生する電位を測定しておりましたが、当院では皮膚電極を用いてコンタクトレンズを装用することなく検査を行うことが可能です。
網膜色素変性は厚生労働省指定の難病のため、前述の検査により確定診断ができれば、難病指定の申請が可能となります。申請が通ると医療費が全額公費負担となります。当院でも難病指定の申請は可能ですので、ご相談頂ければと思います。
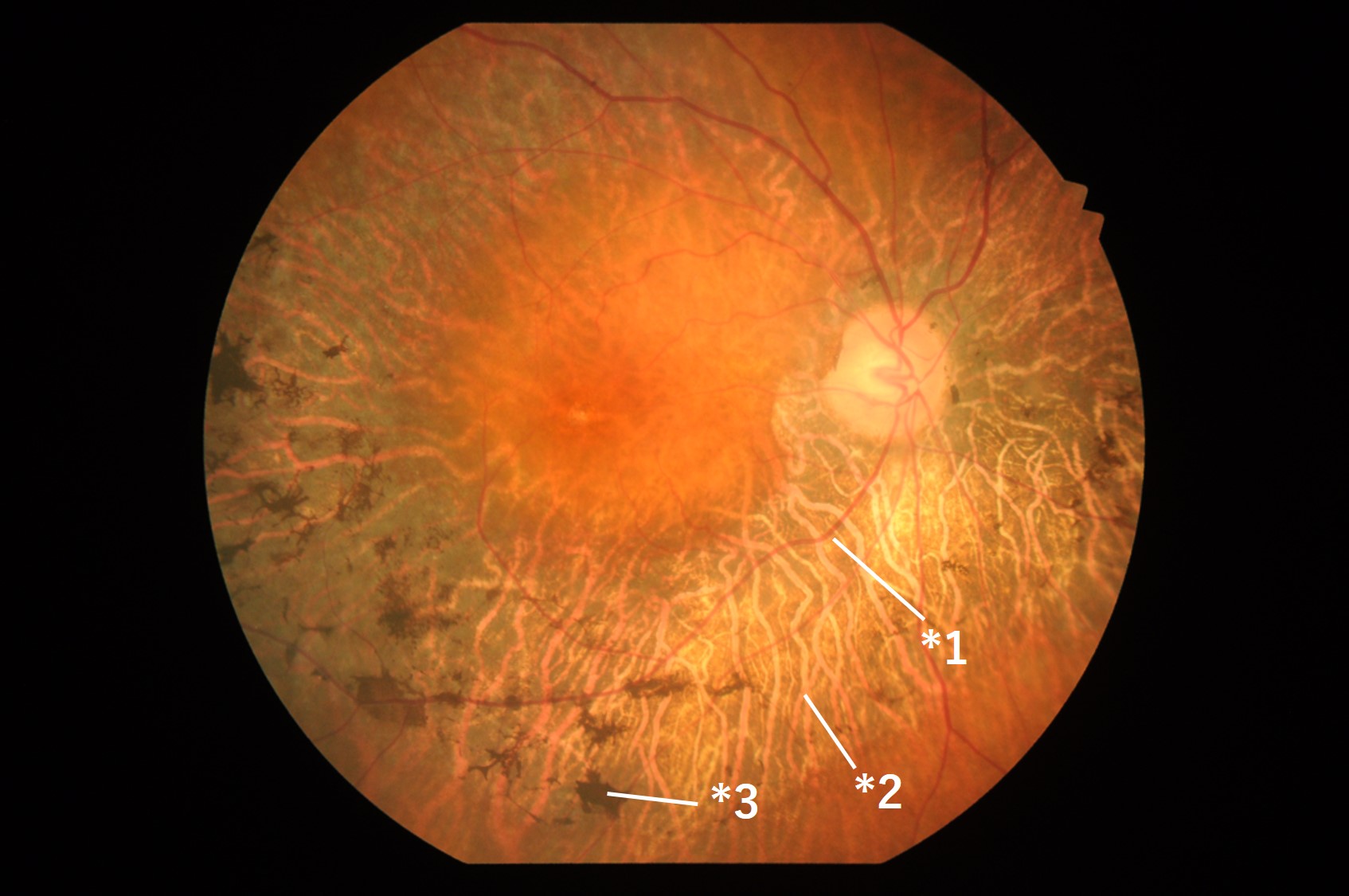
網膜色素変性
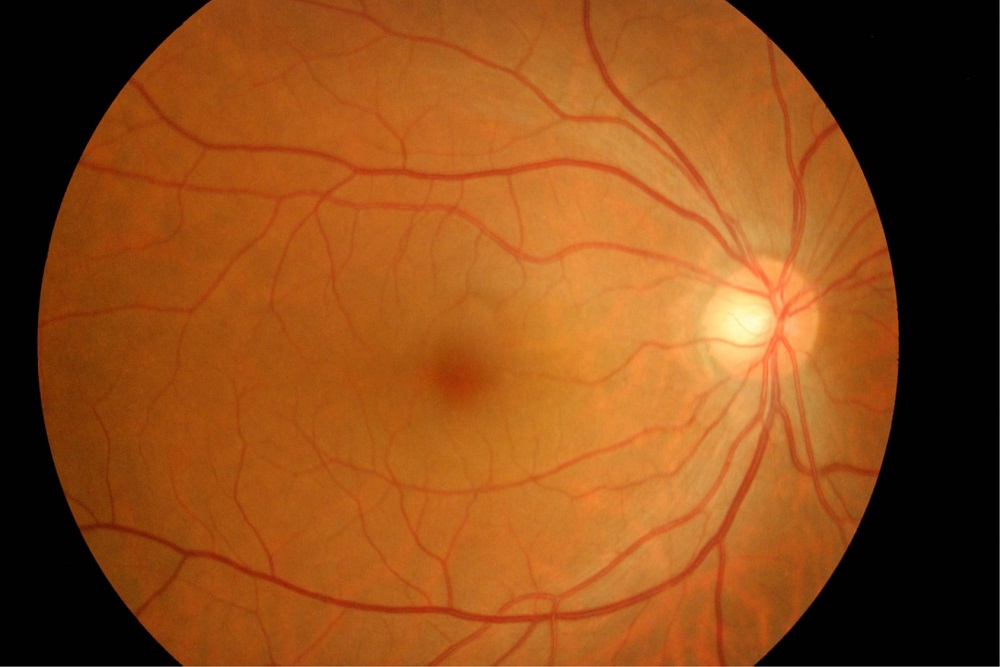
正常眼底
現在保険適応となっている薬剤としては、アダプチノールという内服薬があり、暗所での見え方を一時的に改善するとされていますが、進行を抑える効果は実証されていません。また、網膜色素変性の方は外に出ると光をまぶしく感じる羞明(しゅうめい)を感じることがあり、当院では遮光メガネのご紹介もおこなっております。
通常のサングラスは目に入る可視光を一律にカットするため、明るさを感じる光までカットされてしまい、明るい所でまぶしさが残ってしまったり、暗い所で余計に暗く感じてしまいます。一方、遮光メガネはまぶしさ(羞明)の原因となる短波長の光を取り除くことで、以下の効果が得られます。
遮光メガネ

通常

遮光メガネ下

- まぶしさを抑える
- 暗くならない
- コントラスト(色や明るさの差)を高める
また遮光メガネは難病指定の認定のある方や視覚障害の身体障害者手帳をお持ちの方で、下記の方を対象に補装具として公的な補助を受けることができます。
- 羞明を来していること
- 羞明の軽減に、遮光眼鏡の装用より優先される治療法がないこと
- 補装具費支給事務取扱指針に定める眼科医による選定、処方であること
ご希望の方はお電話(048-954-8938)またはクリニック窓口までお問い合わせ頂ければと思います。
加齢黄斑変性
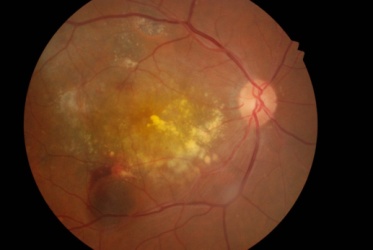 加齢黄斑変性は欧米では成人の失明原因でもっとも多い疾患で、日本でも失明原因の4位と、特に発症リスクの高まる50代以上の方にとって注意すべき病気の一つとされています。
加齢黄斑変性は欧米では成人の失明原因でもっとも多い疾患で、日本でも失明原因の4位と、特に発症リスクの高まる50代以上の方にとって注意すべき病気の一つとされています。
原因は加齢のほか、喫煙、太陽光、高脂肪食、遺伝などさまざまで、網膜の中心部にあり視力を司る「黄斑」が障害され、ものがゆがんで見えたり、視野の中心が暗くなったりします。
加齢黄斑変性には網膜や網膜の下にある脈絡膜から発生した新生血管から血液の水分が漏れ出し、黄斑部にむくみを生じる「滲出型」と網膜と脈絡膜の間に老廃物がたまり、黄斑部が萎縮していく「萎縮型」があります。滲出型では下記にある硝子体注射が有効ですが、萎縮型も滲出型に移行することがあり、定期的に通院して検査を行う必要があります。
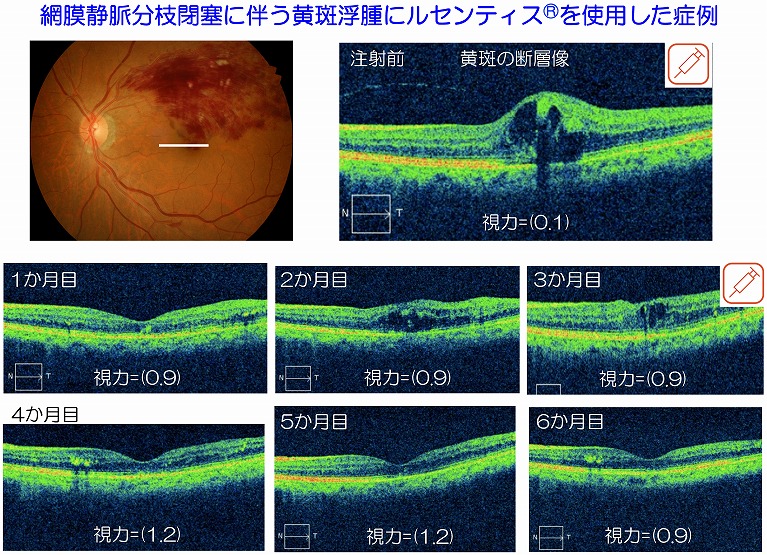
硝子体注射
糖尿病黄斑浮腫、網膜静脈閉塞症に伴う黄斑浮腫、滲出型加齢黄斑変性では目の中(硝子体内)に血管内皮増殖因子(VEGF)という物質が多量に存在しており、視力を司る眼底の一部である黄斑にむくみ(浮腫)がみられることがあります。
黄斑浮腫がみられる病気に対して、抗VEGF薬であるルセンティスやアイリーア、ステロイド薬であるマキュエイドを硝子体内に注射することによって、VEGFを抑えることで黄斑浮腫を改善させることができます。一度の注射で黄斑浮腫が改善することもありますが、概ね改善と悪化を繰り返し、定期的な注射が必要となります。
注射方法
 感染症予防のために注射の3日前から抗生物質を点眼して頂きます。注射当日は、注射前に散瞳薬(瞳孔を開く)を点眼し、麻酔の点眼をします。眼の周りを消毒し、器具を使って眼を開け眼の中の消毒も充分にします。30ゲージ針という細い針で白目に注射をし、注射後は抗生物質の点眼と軟膏を入れます。
感染症予防のために注射の3日前から抗生物質を点眼して頂きます。注射当日は、注射前に散瞳薬(瞳孔を開く)を点眼し、麻酔の点眼をします。眼の周りを消毒し、器具を使って眼を開け眼の中の消毒も充分にします。30ゲージ針という細い針で白目に注射をし、注射後は抗生物質の点眼と軟膏を入れます。
治療後
注射をした後は、眼帯をしてそのまま帰宅して頂き、眼帯は数時間で外します。注射当日は2時間ごとに抗生物質の点眼を使用、翌日以降は4回/日で使用して頂きます。注射翌日再診していただき、異常がないか確認します。抗生物質の点眼は注射後も3日間点眼して頂きます。
レーザー光凝固術
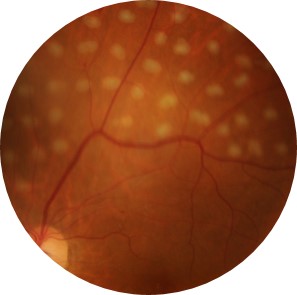
レーザー治療後の糖尿病網膜症
レーザー光凝固術は、レーザー光線を網膜の病変部分に照射して熱の力で凝固させることで、それ以上の病気の進行を阻止する治療法です。網膜光凝固術とも呼ばれます。
糖尿病網膜症、網膜静脈閉塞症、網膜裂孔、加齢黄斑変性などのような網膜をはじめとする眼底の疾患が治療対象となります。
施術にあたって入院の必要はなく、外来として通院していただくだけで行うことが可能です。実際の施術は点眼で麻酔をした後、1回につき15分~30分程度の照射で終了となりますが、病気の種類や病状によって多数の照射が必要な場合は数回に分けて行うこともあります。
なお、この治療法はあくまで病気をそれ以上進行させないために行うものであり、失明予防が主な目的となります。
治療費用
| 通常 | 特殊 | |
|---|---|---|
| 3割負担 | 30,060円 | 47,880円 |
| 1割負担 | 10,020円 | 15,960円 |